Artikel überprüft und genehmigt von Dr. Ibtissama Boukas, Facharzt für Allgemeinmedizin
Der Nerv Ischias spielt eine große Rolle in unserem Körper, hauptsächlich in den unteren Gliedmaßen. Es wird von mehreren Nervenwurzeln gebildet. Es hat die längste Nervenbahn im menschlichen Körper, die vom unteren Rücken bis zu den Zehen verläuft. Was ist der ischiasnerv ? Wie geht es ihm ? Wie ist sein Weg durch den Körper? Welche Pathologien wirken sich darauf aus und wie werden sie behandelt? Wir werden in diesem Artikel darüber sprechen.
Definition des Ischiasnervs
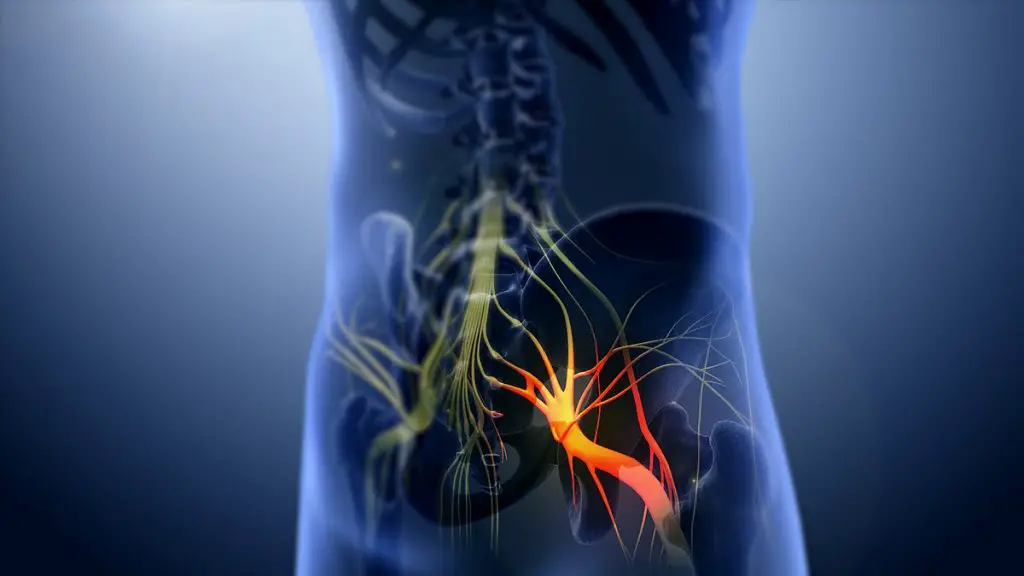
Der Ischiasnerv ist der größte und längste periphere Nerv des menschlichen Organismus. Das ist ein gemischter Nerv, also gleichzeitig ein sensorischer und ein motorischer Nerv. Es spielt also eine Doppelrolle. Es ermöglicht das Erfühlen des postero-externen Teils des Beins und des gesamten Fußes (sensorischer Aspekt). Es ermöglicht auch Knieflexion und Knöchelflexion und -streckung (motorischer Aspekt).
Anatomie des Ischiasnervs
Der Ischiasnerv ist der größte Nerv im menschlichen Körper. Es kommt von der Kreuzung von fünf Spinalnerven (L4, L5, S2, S3). Seine Anatomie ist links wie rechts identisch.
Fangen wir zum besseren Verständnis von vorne an. Reden wir über die Rückenmark. Es entspricht einer Struktur des zentralen Nervensystems, die sich im Inneren befindet Rücken. Es entstehen mehrere Nerven genannt Spinalnerven.
Jeder Nerv verlässt die Wirbelsäule durch Konjugationslöcher zwischen zwei Wirbel. Der Nerv ist nach benannt Wirbeltier darüber liegend. Wenn er beispielsweise zwischen dem vierten und fünften Lendenwirbel austritt, wird er L4-Spinalnerv genannt.
Sobald der Nerv die Wirbelsäule verlässt, kommt er mit anderen Spinalnerven in Kontakt, um einen sogenannten „Plexus“ (wie die Wurzel eines Baumes) zu bilden. Es ist auf der Lendenwirbelsäule, dass die Plexus, aus dem der Ischiasnerv entsteht (Lumbosakralplexus). Der Ischiasnerv besteht daher aus unteren lumbalen und sakralen Nervenfasern, die aus den Spinalnerven von L4, L5, S1 und S3 bestehen. Er wird vom Musculus gluteus maximus bedeckt.
Es gibt zwei Hauptwurzeln des Ischiasnervs.
- L5-Wurzel, die zwischen dem vierten und fünften Lendenwirbel austritt.
- Wurzel S1 tritt zwischen dem fünften Lendenwirbel und dem ersten Kreuzbeinwirbel aus.
Der Verlauf des Ischiasnervs
Im Großen und Ganzen beginnt der Ischiasnerv auf Lendenhöhe und innerviert entlang der unteren Extremitäten. Auf Höhe des Beckens verläuft er unterhalb des M. piriformis (auch Pyramidenmuskel genannt) und oberhalb des oberen Zwillingsmuskels.
Durch das Gesäß hindurch wird es vom hinteren Gesäßmuskel bedeckt. Anterior befindet er sich zwischen den Gastrocnemius-Muskeln (oberer und unterer), dem Quadratus femoris und dem inneren Obturator.
Auf Höhe des Oberschenkels steigt er senkrecht entlang des M. semitendinosus ab. Es verzweigt sich in zwei Hauptäste, die am Knie ankommen.
- Der Schienbeinnerv: er verläuft an der Rückseite des Beins, hinter dem Trizeps surae und zur Innenseite des Knöchels. An der Rückseite des Malleolus teilt er sich in zwei Endäste. Diese innervieren die Fußsohle.
- Der N. peronaeus communis: es folgt dem äußeren Teil des Beines. Auf Höhe des Wadenbeinkopfes (Fibula) teilt es sich auch in zwei Nervenäste: Einer setzt sich am äußeren Teil des Beins fort und der andere am vorderen Teil. Die beiden Äste innervieren dann den Fußrücken.
Wie kann man Schmerzen im Ischiasnerv diagnostizieren?
nur Magnetresonanz kann den Ischiasnerv erkennen. Es scheint, dass die Radiographie die organischen Elemente des menschlichen Körpers nicht enthüllt. Die klinische Diagnose einer Ischiasneuralgie (Schmerz im Zusammenhang mit dem Ischiasnerv) ist recht einfach zu erkennen.
La Ursache der Ischiasneuralgie, insbesondere a Bandscheibenvorfall kann manchmal durch Auskultation identifiziert werden. das Lasegue-Test wird im Allgemeinen zur Klärung der Diagnose verwendet, ist jedoch nicht vollständig zuverlässig.
In komplizierteren Fällen (Schmerzresistenz über mehrere Wochen) muss ein Facharzt (Rheumatologe, Chirurg etc.) hinzugezogen werden. Er wird zusätzliche Untersuchungen anordnen, wie z Röntgenbild der thorakolumbalen Wirbelsäule, Scanner oder MRT der Wirbelsäule.
Welche Pathologien können den Ischiasnerv beeinflussen?
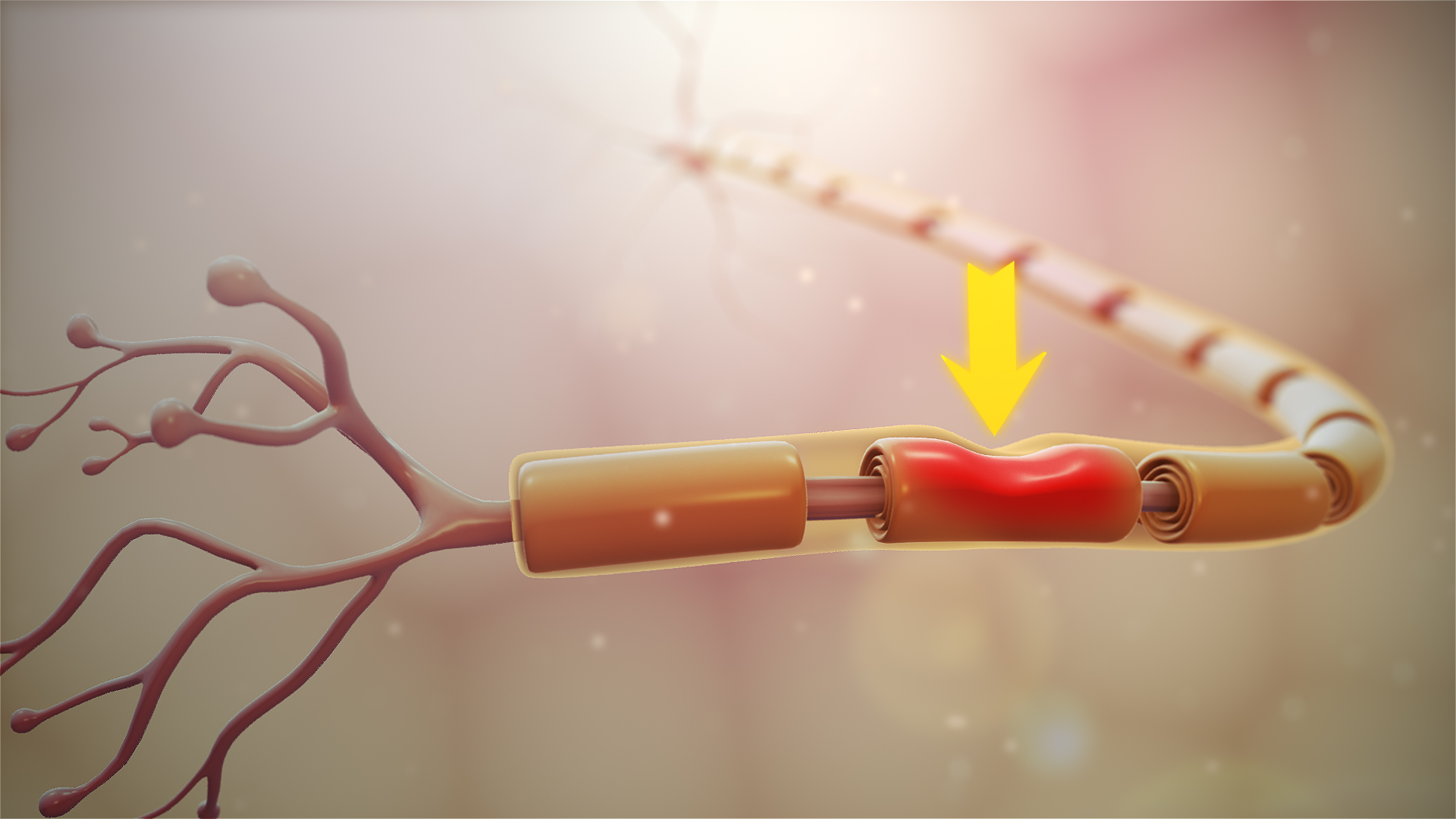
La Ischiasnerv Bahn ist so lang, dass Blockaden ihn leicht stoppen können. Wenn es gereizt ist, verursacht es mehr oder weniger starke Schmerzen. Dieser Schmerz kann von der Lendenwirbelsäule bis zu den Zehenspitzen reichen. Jede Art von Schmerz im Zusammenhang mit dem Ischiasnerv wird als bezeichnet la Ischias oder Ischiasneuralgie. Am häufigsten sind Menschen zwischen 35 und 50 Jahren betroffen.
In 85% der Fälle resultiert es aus Kompression des Ischiasnervs durch Bandscheibenvorfall. Es gibt aber auch andere Ursachen. Tatsächlich kann der Ischiasnerv vielen Formen von Druck ausgesetzt werden. Es kann durch eine der folgenden Ursachen stecken bleiben und beschädigt werden:
- Hüftluxation
- Beckenbruch
- Piriformis-Syndrom
- Wirbelverdichtung
- falsche Medikamenteninjektion
- usw.
Die Symptome von Ischias von Individuum zu Individuum variieren. Aber in den meisten Fällen manifestiert es sich durch a Schmerzen im unteren Rückenbereich. Es handelt sich dabei um Ischialgie. Der Schmerz kann entlang des betreffenden Nervenpfades ausstrahlen (Gesäß, Schenkel, Bein, Äpfel, Fuß).
Außerdem können die Symptome sensorisch, motorisch oder beides sein. Sensorische Zeichen sind jedoch häufiger. Bei sensorischer Beeinträchtigung äußert sich der Ischias durch Parästhesien. Dies entspricht Kribbeln, Kribbeln oder Brennen.
Ischias kann auch die Beinmuskelkraft beeinträchtigen. Sie verändert die Gangart und führt in kritischen Fällen zu Muskelschwund (Muskelschwund).
Selten trifft Ischias auf ernstere Formen.
Ischias lähmen
La lähmender Ischias äußert sich in einem motorischen Defizit des Beines. Mit anderen Worten, das Bein kann bestimmte Bewegungen nicht ausführen.
Hyperalgetische Ischias
La hyperalgetischer Ischias führt zu einer Überempfindlichkeit gegenüber Schmerzen. Sie beruhigt sich nicht mit den üblichen Schmerzmitteln.
Cauda-Equina-Syndrom
Wenn Ischias mit diesem Syndrom in Verbindung gebracht wird, betrifft es andere Nervenwurzeln. In diesem Fall verursacht es:
- Empfindlichkeitsstörungen des Beins und des Perineums;
- Störungen der Kontrolle des Harnschließmuskels (dringendes Wasserlassen, Schwierigkeiten beim Wasserlassen usw.) und des anorektalen Schließmuskels (Verstopfung);
- motorische Störungen der unteren Gliedmaßen, die zu Ermüdung beim Gehen, Abnahme der Muskelkraft usw.
Alles über die wissen Cauda-Equina-Syndrom und seine Unterstützung, siehe folgenden Artikel.
Behandlungen für diese Neuralgie
Le Behandlung einer Erkrankung des Ischiasnervs dauert im Durchschnitt 3 bis 4 Wochen (manchmal auch länger). Es wird abhängig von der Ursache der Neuralgie verschrieben. Es hat mehrere Aspekte.
Medizinische Behandlung
Die medikamentöse Behandlung von Ischias basiert auf verschiedenen Kategorien von Medikamenten, abhängig von den Schmerzen, die der Patient erfährt. Es könnte sein :
- Analgetika der Stufe 1 (Paracetamol) oder höher (Codein, Morphin usw.);
- Nicht-steroidale entzündungshemmende Medikamente;
- Muskelrelaxantien (gegen Muskelschmerzen).
Epidurale Injektion
L 'epidurale Infiltration ist eine Kortikosteroid-Injektion. Es bietet eine verlängerte analgetische Wirkung (3 bis 6 Wochen).
Kinesithérapie
wenige Physiotherapie-Sitzungen werden nach der akuten Phase des Ischias empfohlen.
Wenn die Ursache von Ischias ist eine Krankheit wie Osteoporose oder Spondylitis ankylosans, ist der beste Ansatz eine spezifische Behandlung der Pathologie selbst.
Bei Wiederauftreten, Invalidität oder Persistenz der Krankheit, a Operation kann notwendig sein. Es ist unerlässlich, wenn der Patient Lähmungen, ein Cauda-Equina-Syndrom oder extreme Schmerzen hat, die nicht durch Medikamente gelindert werden.
Ressourcen
Referenzen